Omfattende oversikt over sikkerhetsprotokoller i tyske ortopediske klinikker
Sikkerhetsprotokoller i ortopediske klinikker er en kritisk del av helsetjenesten, utformet for å beskytte pasienter og medisinsk personale samtidig som de sikrer høyeste kvalitet på behandlingen. I sammenheng med ortopedisk behandling omfatter disse protokollene et bredt spekter av prosedyrer og standarder som har som mål å minimere risiko knyttet til operasjoner, behandlinger og rehabilitering. Ortopedi, som omhandler bein, ledd, leddbånd og muskler, krever særlig årvåkenhet på grunn av den invasive karakteren til mange inngrep og potensialet for komplikasjoner som infeksjoner eller implantatsvikt.
Viktigheten av sikkerhetstiltak spesifikke for ortopediske behandlinger og operasjoner kan ikke overvurderes. Disse tiltakene er tilpasset for å møte de unike utfordringene som ortopediske prosedyrer medfører, inkludert kompleksiteten i kirurgiske teknikker, bruk av implantater og sårbarheten til pasienter som ofte har redusert bevegelighet. Å sikre pasientsikkerhet på dette området innebærer nøye planlegging, presis utførelse og kontinuerlig overvåking for å forhindre uønskede hendelser og fremme optimal rehabilitering.
Tyskland har etablert et robust regelverk som styrer sikkerheten i medisinske fasiliteter, inkludert ortopediske klinikker. Viktige forskrifter inkluderer German Medical Devices Act (Medizinproduktegesetz), som regulerer bruk, vedlikehold og sikkerhet for medisinsk utstyr som ortopediske implantater og kirurgiske instrumenter. Overholdelse av denne loven sikrer at alle enheter oppfyller strenge sikkerhetsstandarder før de tas i bruk i pasientbehandlingen. I tillegg gir Robert Koch Institute (RKI) omfattende retningslinjer for infeksjonsforebygging og -kontroll, som er grunnleggende for å opprettholde et trygt klinisk miljø. Disse forskriftene suppleres av nasjonale standarder og sertifiseringer som ortopediske klinikker må følge, noe som reflekterer Tysklands forpliktelse til helsetjenester av høy kvalitet.

Pasientsikkerhet og risikostyring spiller sentrale roller i ortopedisk behandling. Klinikker implementerer systematiske tilnærminger for å identifisere potensielle farer før, under og etter behandling. Dette inkluderer risikovurderinger, sikkerhetsjekklister og protokoller for å håndtere komplikasjoner raskt. Fokus på pasientsikkerhet handler ikke bare om å forhindre skade, men også om å styrke pasientene gjennom opplæring og involvering i egen behandlingsprosess. Denne helhetlige tilnærmingen øker tilliten og forbedrer behandlingsresultatene, noe som gjør tyske ortopediske klinikker til ledere innen sikkerhetsstandarder.
Oppsummert er sikkerhetsprotokoller i tyske ortopediske klinikker omfattende systemer som integrerer lovpålagte krav, kliniske beste praksiser og pasientsentrert omsorg. Disse protokollene sikrer at alle aspekter av ortopedisk behandling – fra preoperativ vurdering til postoperativ omsorg – gjennomføres med største oppmerksomhet på sikkerhet og kvalitet. Denne dedikasjonen til sikkerhet understøtter ryet til tyske ortopediske fasiliteter som sentre for fremragende behandling for både nasjonale og internasjonale pasienter som søker pålitelig og effektiv ortopedisk omsorg.
Infeksjonsforebygging og kontrolltiltak i ortopediske miljøer
Infeksjonsforebygging er en hjørnestein i sikkerhetsprotokollene ved tyske ortopediske klinikker, hvor risikoen for kirurgiske sårinfeksjoner (SSI) er særlig betydelig på grunn av invasive prosedyrer som leddproteser og frakturfikseringer. For å bekjempe denne risikoen håndhever klinikkene strenge standard hygienetiltak som utgjør grunnlaget for infeksjonskontroll.
Standard hygienetiltak i ortopedi
Håndhygiene er fortsatt det enkleste, men mest effektive tiltaket for å forhindre infeksjoner. Medisinsk personell er opplært i grundig hånddesinfeksjon før og etter hver pasientkontakt, i tråd med Verdens helseorganisasjons (WHO) retningslinjer tilpasset nasjonale standarder. Konsistent bruk av personlig verneutstyr (PVU)—inkludert hansker, masker, frakker og øyebeskyttelse—er obligatorisk under alle ortopediske inngrep for å redusere smittespredning.

Steriliseringsprosedyrer i ortopediske klinikker er spesielt strenge. Kirurgiske instrumenter og implantater gjennomgår flertrinns steriliseringsprosesser som oppfyller kravene i German Medical Devices Act, og sikrer at alt utstyr er fritt for mikrobiell kontaminering før bruk. Dette inkluderer validerte autoklaveringer og avanserte steriliseringsmetoder tilpasset de spesifikke materialene som brukes i ortopedisk kirurgi.
Spesifikke infeksjonskontrolltiltak ved ortopediske operasjoner
Ortopediske operasjoner som totale leddproteser eller komplekse frakturfikseringer krever forsterkede infeksjonskontrolltiltak på grunn av innføring av fremmedmaterialer som proteser og plater. Operasjonsstuer ved tyske klinikker er utstyrt med laminær luftstrømssystemer som reduserer luftbårne forurensninger, og kirurgiske team følger strengt aseptiske teknikker gjennom hele prosedyren.
I tillegg implementeres antibiotikaprofylakseprotokoller nøye for å minimere risikoen for SSI. Disse protokollene styrer tidspunkt, valg og dosering av antibiotika som gis før og, om nødvendig, etter operasjonen. Tyske ortopediske klinikker følger evidensbaserte retningslinjer som balanserer effektiv infeksjonsforebygging med forsvarlig bruk av antibiotika for å redusere utviklingen av resistente bakterier.
Overvåking og håndtering av sykehusinfeksjoner
Kontinuerlig overvåking av sykehuservervede infeksjoner (HAI) er essensielt på ortopediske avdelinger. Tyske klinikker benytter infeksjonskontrollteam som regelmessig overvåker infeksjonsrater, identifiserer utbrudd tidlig og iverksetter målrettede tiltak. Slike team samarbeider tett med Robert Koch-instituttet (RKI), som gir oppdaterte anbefalinger og epidemiologiske data for å styre infeksjonsforebyggende innsats.

RKI sine retningslinjer spiller en betydelig rolle i utformingen av nasjonale praksiser. Tyske ortopediske fasiliteter tilpasser sine protokoller etter RKI-anbefalinger, som inkluderer detaljerte instrukser om hygiene, isolasjonstiltak og håndtering av utbrudd. Dette samarbeidet sikrer at infeksjonskontroll forblir dynamisk, responsiv overfor nye trusler og basert på den nyeste vitenskapelige evidensen.
Robert Koch-instituttets (RKI) anbefalingers rolle
RKI er Tysklands sentrale institusjon for sykdomskontroll og forebygging. Deres retningslinjer for infeksjonsforebygging i helseinstitusjoner er anerkjent som gullstandarden. Ortopediske klinikker integrerer RKI-anbefalingene i daglige rutiner, fra preoperativ forberedelse til postoperativ sårbehandling.
For eksempel understreker RKI viktigheten av screening av pasienter for multiresistente mikroorganismer (MDRO) før innleggelse eller kirurgi. Dette forebyggende tiltaket gjør det mulig for klinikkene å iverksette isolasjons- eller dekoloniseringsstrategier ved behov, og dermed redusere infeksjonsrisikoen. Videre sikrer RKI-protokoller at alt personell får regelmessig opplæring i oppdaterte infeksjonsforebyggende tiltak, noe som styrker en sikkerhetskultur gjennom hele ortopedisk avdeling.
Avslutningsvis integrerer infeksjonsforebygging og -kontroll i tyske ortopediske klinikker strenge hygienestandarder, avansert steriliseringspraksis, antibiotikastyring og kontinuerlig overvåking. Disse flerlagsstrategiene, veiledet av RKI og støttet av nasjonale forskrifter, skaper et trygt miljø hvor pasienter kan gjennomgå ortopediske behandlinger med betydelig redusert risiko for infeksjonsrelaterte komplikasjoner.
Pasientsikkerhetsstrategier og risikostyring i ortopediske klinikker
Å sikre pasientsikkerhet i ortopediske klinikker krever en helhetlig tilnærming som begynner lenge før den kirurgiske inngrepet og strekker seg gjennom hele pasientens behandlingsforløp. Tyske ortopediske fasiliteter prioriterer preoperative sikkerhetssjekker og detaljerte pasientvurderinger for å identifisere potensielle risikoer og tilpasse behandlingsplaner deretter. Disse protokollene bidrar betydelig til å minimere komplikasjoner og forbedre rehabiliteringsresultater.
Preoperative sikkerhetssjekker og pasientvurderingsprotokoller
Før enhver ortopedisk prosedyre gjennomgår pasientene en grundig medisinsk evaluering som inkluderer gjennomgang av medisinsk historie, nåværende medisiner, allergier og eventuelle komorbide tilstander. Denne vurderingen hjelper til med å oppdage faktorer som kan øke kirurgisk risiko, som diabetes eller hjerte- og karsykdommer. Tyske klinikker benytter standardiserte preoperative sjekklister for å sikre at ingen kritiske steg overses.

Laboratorietester, bildediagnostikk og funksjonelle vurderinger utføres rutinemessig for å gi et komplett klinisk bilde. I noen tilfeller inkluderes tverrfaglige konsultasjoner med anestesiologer, fysioterapeuter og infeksjonskontrollspesialister i evalueringen. Disse tiltakene styrker klinikkens engasjement for risikostyring ved proaktivt å adressere faktorer som kan kompromittere pasientsikkerheten.
Bruk av kirurgiske sikkerhetssjekklister tilpasset ortopediske prosedyrer
Kirurgiske sikkerhetssjekklister er et nøkkelelement for å redusere forhåndsbare feil under ortopediske operasjoner. Tyske ortopediske klinikker benytter sjekklister som er spesielt tilpasset nyansene ved ortopedisk kirurgi. Disse sjekklistene bekrefter pasientidentitet, kirurgisk område, implantatspesifikasjoner og tilgjengelighet av nødvendig utstyr, noe som reduserer sannsynligheten for feil operasjonssted og implantatfeil.
Verdens helseorganisasjons (WHO) kirurgiske sikkerhetssjekkliste fungerer som et grunnlag, men mange klinikker utvider den med ortopedispesifikke punkter, som verifisering av implantatets batchnummer og steriliseringsstatus. Denne nøye oppmerksomheten på detaljer reflekterer en kultur hvor sikkerhet er integrert i hvert steg av den kirurgiske prosessen.
Fallforebyggingsstrategier for ortopediske pasienter under sykehusopphold
Ortopediske pasienter, spesielt de som er i rekonvalesens etter kirurgi, har økt risiko for fall på grunn av smerte, begrenset bevegelighet og bruk av hjelpemidler. Tyske klinikker implementerer fallforebyggingsstrategier som inkluderer miljøtilpasninger, pasientopplæring og årvåkenhet blant personalet.

Rom og korridorer er utformet for å minimere farer, med sklisikre gulv og tilstrekkelig belysning. Pasientene får veiledning om trygg bevegelse og støttes av sykepleiere som er opplært i mobilitetshjelp. I tillegg hjelper risikovurderingsverktøy med å identifisere pasienter med høy fallrisiko, noe som fører til skreddersydde tiltak som sengalarm eller økt tilsyn.
Håndtering av implantatsikkerhet og sporbarhet i tyske klinikker
Bruken av implantater er sentral i mange ortopediske behandlinger, noe som gjør implantatsikkerhet og sporbarhet til viktige elementer i risikostyringen. Tyske ortopediske klinikker opprettholder strenge dokumentasjonssystemer som registrerer detaljert informasjon om hvert implantat, inkludert produsentdata, partinummer og utløpsdatoer.

Denne sporbarheten muliggjør rask handling ved implantattilbakekallinger eller komplikasjoner, og beskytter pasientene mot potensiell skade. Klinikkene følger også strenge protokoller for lagring, håndtering og sterilisering av implantater, for å sikre at kun trygge og godkjente enheter brukes under kirurgi.
Protokoller for nødrespons og håndtering av komplikasjoner
Til tross for grundige forholdsregler kan nødsituasjoner og komplikasjoner oppstå under ortopedisk behandling. Tyske klinikker forbereder seg på slike scenarioer med veldefinerte nødresponsprotokoller. Disse inkluderer rask mobilisering av spesialiserte team, tilgang til intensivavdelinger og tilgjengelighet av nødvendige medisiner og utstyr.
Håndtering av komplikasjoner styres av evidensbaserte algoritmer som muliggjør rask diagnose og intervensjon, noe som minimerer negative utfall. Regelmessige øvelser og simuleringer sikrer at personalet opprettholder ferdigheter i nødprosedyrer og opprettholder høy beredskap.
Opplæring av ansatte og kontinuerlig utdanning om pasientsikkerhetsstandarder
Å opprettholde en sikkerhetskultur avhenger i stor grad av kontinuerlig opplæring av ansatte. Tyske ortopediske klinikker investerer i løpende treningsprogrammer som holder helsepersonell oppdatert på de nyeste standardene for pasientsikkerhet, risikostyringsteknikker og regulatoriske krav.

Tverrfaglige workshops, seminarer og e-læringsmoduler er vanlige, og fremmer kunnskapsdeling og teamarbeid. Denne forpliktelsen til utdanning gir personalet mulighet til å tidlig gjenkjenne potensielle farer og reagere effektivt, noe som styrker det overordnede sikkerhetsrammeverket.
I hovedsak representerer pasientsikkerhetsstrategier og risikostyring i tyske ortopediske klinikker et flerfasettert system som integrerer grundige vurderinger, skreddersydde kirurgiske protokoller, miljøsikkerhetstiltak, sporbarhet av implantater, beredskap ved nødsituasjoner og kontinuerlig utvikling av ansatte. Denne helhetlige tilnærmingen sikrer at ortopediske pasienter får behandling som ikke bare er effektiv, men også konsekvent trygg og pålitelig.
Teknologiske innovasjoner som forbedrer sikkerheten i tyske ortopediske fasiliteter
Tyske ortopediske klinikker omfavner kontinuerlig banebrytende teknologiske innovasjoner for å heve pasientsikkerheten og forbedre behandlingsresultatene. Integreringen av avansert teknologi effektiviserer ikke bare kliniske arbeidsflyter, men reduserer også betydelig risikoen for feil og komplikasjoner, noe som gjør ortopedisk behandling tryggere og mer presis.
Integrering av digitale pasientjournaler og sikkerhetsvarslingssystemer
En hjørnestein i moderne ortopedisk sikkerhet er bruken av digitale pasientjournaler. Elektroniske helsejournaler (EHR) i tyske klinikker gir omfattende, sanntids tilgang til pasientdata for alle helsepersonell involvert i behandlingsprosessen. Denne sømløse informasjonsflyten sikrer at kritiske detaljer som allergier, tidligere operasjoner og implantathistorikk er lett tilgjengelige, noe som reduserer sjansen for medisinske feil.

Sikkerhetsvarslingssystemer integrert i EHR varsler automatisk klinikere om potensielle risikoer, inkludert legemiddelinteraksjoner, manglende prøveresultater eller kontraindikasjoner knyttet til ortopediske implantater eller prosedyrer. Disse digitale sikkerhetsmekanismene fungerer som viktige kontrollpunkter, som fremmer rettidig intervensjon og forbedrer beslutningsnøyaktigheten.
Bruk av avanserte bildediagnostikk- og navigasjonsverktøy for å forbedre kirurgisk presisjon
Ortopedisk kirurgi krever eksepsjonell presisjon, og tyske klinikker benytter avanserte bildediagnostikkteknologier som høyoppløselig MR, CT-skanninger og 3D-fluoroskopi for å veilede preoperativ planlegging og intraoperativ navigasjon. Disse verktøyene gir detaljert visualisering av komplekse anatomiske strukturer, noe som gjør det mulig for kirurger å skreddersy inngrep nøyaktig etter hver pasients behov.
Navigasjonssystemer, ofte datastyrte, tillater sanntidssporing av kirurgiske instrumenter i forhold til pasientens anatomi. Denne teknologien minimerer risikoen for skade på omkringliggende vev og sikrer optimal plassering av implantater. Den forbedrede presisjonen fører direkte til færre komplikasjoner og raskere pasientgjenoppretting, noe som understreker teknologiens viktige rolle i ortopedisk sikkerhet.
Implementering av robotassisterte ortopediske operasjoner og deres sikkerhetsimplikasjoner
Robotassistert kirurgi representerer en av de mest betydningsfulle fremskrittene innen ortopedisk behandling. Tyske klinikker har i økende grad tatt i bruk robotsystemer for å utføre prosedyrer som totale kne- og hofteutskiftninger med enestående presisjon. Disse robotene bistår kirurger ved å gi stabile, kontrollerte bevegelser og legge til rette for nøye beinforberedelse og implantatjustering.
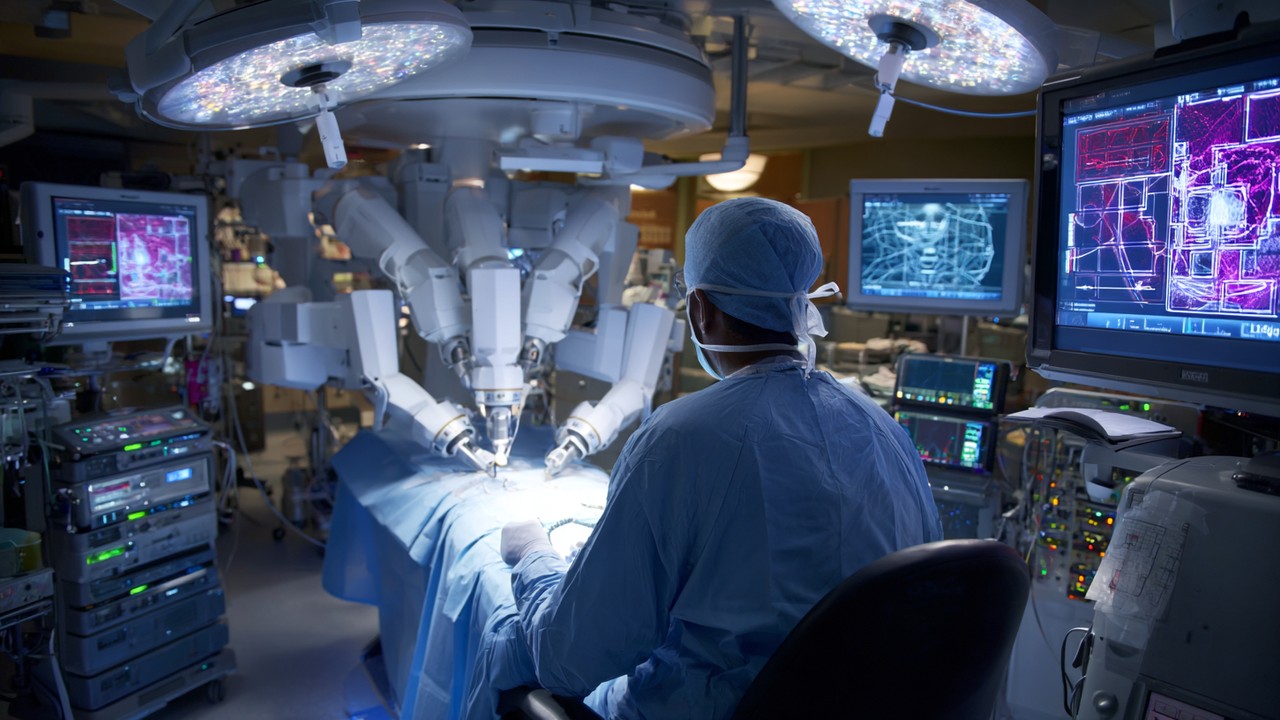
Sikkerhetsfordelene ved robotassisterte operasjoner inkluderer redusert risiko for feil under operasjonen, minimalt vevstraume og konsekvent reproduserbare kirurgiske resultater. I tillegg er robotsystemene utstyrt med innebygde sikkerhetsprotokoller som forhindrer utilsiktede bevegelser og lar kirurgen beholde full kontroll gjennom hele prosedyren, noe som sikrer at pasientsikkerheten alltid står i høysetet.
Telemedisinens rolle og fjernovervåking i postoperativ omsorg og sikkerhet
Telemedisin har blitt en integrert del av ortopedisk postoperativ omsorg i Tyskland, og tilbyr nye muligheter for fjernovervåking og pasientengasjement. Gjennom virtuelle konsultasjoner og digitale helseplattformer kan pasienter kommunisere symptomer, rapportere komplikasjoner og motta rask rådgivning uten hyppige sykehusbesøk.
Fjernovervåkingsenheter følger med på vitale tegn, sårheling og mobilitetsnivåer, noe som gjør det mulig for klinikere å oppdage tidlige varselsignaler på infeksjon eller problemer med implantater. Denne proaktive tilnærmingen reduserer behovet for sykehusinnleggelser og støtter kontinuerlig pasientsikkerhet utenfor klinikkens rammer, noe som reflekterer en pasientsentrert modell styrket av teknologi.
Datasikkerhet og hensyn til pasientpersonvern under GDPR
Med den økende avhengigheten av digitale systemer er datasikkerhet og pasientpersonvern kritiske hensyn i tyske ortopediske klinikker. Overholdelse av General Data Protection Regulation (GDPR) sikrer at pasientinformasjon beskyttes gjennom strenge rutiner for databehandling, kryptering og tilgangskontroller.
Klinikker investerer i sikre IT-infrastrukturer og opplæring av ansatte for å forhindre uautorisert tilgang eller datainnbrudd. Denne forpliktelsen til personvern opprettholder pasientenes tillit og samsvarer med Tysklands høye standarder for både helsekvalitet og informasjonssikkerhet. Beskyttelse av sensitive ortopediske pasientdata er en essensiell del av å opprettholde total sikkerhet og kvalitet i omsorgen.
Oppsummert spiller teknologiske innovasjoner i tyske ortopediske fasiliteter—fra digitale journaler og avansert bildediagnostikk til robotkirurgi og telemedisin—en transformerende rolle i å forbedre pasientsikkerheten. Disse verktøyene forbedrer ikke bare kirurgisk presisjon og postoperativ overvåking, men integrerer også robuste datasikkerhetstiltak, som samlet fremmer et tryggere og mer effektivt ortopedisk omsorgsmiljø.








Leave a Comment