סקירה מקיפה של פרוטוקולי בטיחות במרפאות אורתופדיות בגרמניה
פרוטוקולי הבטיחות במרפאות אורתופדיות הם היבט קריטי במערכת הבריאות, שנועדו להגן על המטופלים והצוות הרפואי תוך הבטחת איכות הטיפול הגבוהה ביותר. בהקשר של טיפול אורתופדי, פרוטוקולים אלו כוללים מגוון רחב של נהלים וסטנדרטים שמטרתם למזער סיכונים הקשורים לניתוחים, טיפולים ושיקום. האורתופדיה, העוסקת בעצמות, מפרקים, רצועות ושרירים, דורשת עירנות מיוחדת בשל האופי הפולשני של התערבויות רבות והסיכון לסיבוכים כמו זיהומים או כשלי שתלים.
חשיבות אמצעי הבטיחות הייחודיים לטיפולים וניתוחים אורתופדיים אינה ניתנת להפרזה. אמצעים אלו מותאמים להתמודד עם האתגרים הייחודיים שמציבים הליכים אורתופדיים, כולל המורכבות של טכניקות הניתוח, השימוש בשתלים, ופגיעות המטופלים שלעיתים סובלים ממוגבלות בתנועה. הבטחת בטיחות המטופל בתחום זה כוללת תכנון קפדני, ביצוע מדויק ומעקב מתמשך למניעת אירועים שליליים ולקידום החלמה מיטבית.
גרמניה הקימה מסגרת רגולטורית איתנה שמסדירה את הבטיחות במתקנים רפואיים, כולל מרפאות אורתופדיות. תקנות מרכזיות כוללות את חוק המכשירים הרפואיים הגרמני (Medizinproduktegesetz), השולט בשימוש, תחזוקה ובטיחות של מכשירים רפואיים כגון שתלים אורתופדיים וכלי ניתוח. עמידה בחוק זה מבטיחה שכל המכשירים עומדים בסטנדרטים מחמירים של בטיחות לפני השימוש בטיפול במטופלים. בנוסף, מכון רוברט קוך (RKI) מספק הנחיות מקיפות למניעת זיהומים ושליטה בהם, שהן בסיס לשמירה על סביבה קלינית בטוחה. תקנות אלו מלוות בסטנדרטים לאומיים והסמכות שמרפאות אורתופדיות חייבות לעמוד בהם, המשקפות את המחויבות של גרמניה לבריאות איכותית.

בטיחות המטופל וניהול סיכונים ממלאים תפקיד מרכזי בטיפול האורתופדי. המרפאות מיישמות גישות שיטתיות לזיהוי סיכונים פוטנציאליים לפני, במהלך ואחרי הטיפול. זה כולל הערכות סיכונים, רשימות בדיקה של בטיחות ופרוטוקולים לניהול סיבוכים במהירות. המיקוד בבטיחות המטופל אינו רק מניעת נזק, אלא גם העצמת המטופלים באמצעות חינוך ומעורבות בתהליך הטיפול שלהם. גישה הוליסטית זו מחזקת את האמון ומשפרת את תוצאות הטיפול, והופכת את המרפאות האורתופדיות הגרמניות למובילות בסטנדרטים של בטיחות.
לסיכום, פרוטוקולי הבטיחות במרפאות האורתופדיות בגרמניה הם מערכות מקיפות שמשלבות דרישות חוקיות, פרקטיקות קליניות מיטביות וטיפול ממוקד מטופל. פרוטוקולים אלו מבטיחים שכל היבט של הטיפול האורתופדי – מהערכת טרום ניתוח ועד טיפול לאחר ניתוח – מתבצע עם תשומת לב מקסימלית לבטיחות ואיכות. המחויבות הזו לבטיחות מהווה את הבסיס למוניטין של מתקני האורתופדיה בגרמניה כמרכזי מצוינות למטופלים מקומיים ובינלאומיים המחפשים טיפול אורתופדי אמין ויעיל.
אמצעי מניעה ושליטה בזיהומים במרפאות אורתופדיות
מניעת זיהומים היא אבן יסוד בפרוטוקולי הבטיחות במרפאות האורתופדיות בגרמניה, שם הסיכון לזיהומים באתר הניתוח (SSI) משמעותי במיוחד בשל ההליכים הפולשניים כגון החלפות מפרקים וקיבועי שברים. כדי להתמודד עם סיכון זה, המרפאות מיישמות בקפידה פרוטוקולי היגיינה סטנדרטיים שהם הבסיס למניעת זיהומים.
פרוטוקולי היגיינה סטנדרטיים באורתופדיה
היגיינת ידיים נותרה האמצעי הפשוט והיעיל ביותר למניעת זיהומים. הצוות הרפואי מאומן לבצע חיטוי ידיים יסודי לפני ואחרי כל מגע עם מטופל, בהתאם להנחיות ארגון הבריאות העולמי (WHO) המותאמות לסטנדרטים הלאומיים. השימוש המתמיד בציוד מגן אישי (PPE)—כולל כפפות, מסכות, חלוקים והגנה לעיניים—הינו חובה במהלך כל התערבות אורתופדית לצמצום העברת פתוגנים.

נהלי העיקור במרפאות האורתופדיות הם מחמירים במיוחד. כלי ניתוח ושתלים עוברים תהליכי עיקור רב-שלביים התואמים לדרישות חוק המכשירים הרפואיים הגרמני, המבטיחים שכל הציוד נקי מזיהומים מיקרוביאליים לפני השימוש. זה כולל עיקור מאומת באמצעות אוטוקלב ושיטות עיקור מתקדמות המותאמות לחומרים הספציפיים בשימוש בניתוחים אורתופדיים.
פרקטיקות ספציפיות לשליטה בזיהומים בניתוחים אורתופדיים
ניתוחים אורתופדיים כמו החלפות מפרקים מלאות או קיבועי שברים מורכבים דורשים פרקטיקות מחמירות לשליטה בזיהומים בשל הכנסת חומרים זרים כגון שתלים ופלטות. חדרי הניתוח במרפאות הגרמניות מצוידים במערכות זרימת אוויר למינרית שמפחיתות מזהמים באוויר, וצוותי הניתוח מקפידים על טכניקות אספטיות לאורך כל ההליך.
בנוסף, פרוטוקולי פרופילקסיס אנטיביוטית מיושמים בקפידה כדי למזער את הסיכון לזיהומים באתר הניתוח. פרוטוקולים אלו מגדירים את מועד, בחירת המינון והסוג של האנטיביוטיקה הניתנת לפני ואם יש צורך גם לאחר הניתוח. מרפאות האורתופדיה בגרמניה פועלות לפי הנחיות מבוססות ראיות שמאזנות בין מניעת זיהומים יעילה לשימוש מושכל באנטיביוטיקה, במטרה להפחית את התפתחות חיידקים עמידים.
ניטור וניהול זיהומים נרכשים בבית החולים
מעקב רציף אחר זיהומים נרכשים בבית החולים (HAIs) הוא חיוני במחלקות האורתופדיות. מרפאות בגרמניה מפעילות צוותי שליטה בזיהומים שמנטרים באופן קבוע את שיעורי הזיהומים, מזהים מוקדם התפרצויות ומיישמים התערבויות ממוקדות. צוותים אלו עובדים בשיתוף פעולה הדוק עם מכון רוברט קוך (RKI), המספק המלצות מעודכנות ונתונים אפידמיולוגיים להנחיית מאמצי מניעת הזיהומים.

ההנחיות של ה-RKI ממלאות תפקיד משמעותי בעיצוב הפרקטיקות הלאומיות. מתקני האורתופדיה בגרמניה מתאימים את הפרוטוקולים שלהם להמלצות ה-RKI, הכוללות הוראות מפורטות בנוגע להיגיינה, אמצעי בידוד וניהול התפרצויות. שיתוף פעולה זה מבטיח כי שליטת הזיהומים תישאר דינמית, תגובתית לאיומים מתפתחים ומבוססת על הראיות המדעיות העדכניות ביותר.
תפקיד המלצות מכון רוברט קוך (RKI)
ה-RKI הוא המוסד המרכזי בגרמניה למניעה ושליטה במחלות. ההנחיות שלו למניעת זיהומים במוסדות בריאות מוכרות כתקן זהב. מרפאות אורתופדיה משלבות את המלצות ה-RKI בשגרות היומיות, החל מהכנה טרום-ניתוחית ועד לטיפול בפצעים לאחר הניתוח.
לדוגמה, ה-RKI מדגיש את חשיבות סינון מטופלים לאורגניזמים עמידים לריבוי תרופות (MDROs) לפני קבלה או ניתוח. צעד מניעתי זה מאפשר למרפאות ליישם אסטרטגיות בידוד או דקולוניזציה במידת הצורך, וכך להפחית את סיכון הזיהום. בנוסף, פרוטוקולי ה-RKI מבטיחים שכל הצוות יקבל הכשרה סדירה על אמצעי מניעה מעודכנים, ומחזקים תרבות בטיחות בכל מחלקות האורתופדיה.
לסיכום, מניעת ושליטה בזיהומים במרפאות האורתופדיה בגרמניה משלבת סטנדרטים מחמירים של היגיינה, עיקור מתקדם, ניהול מושכל של אנטיביוטיקה ומעקב רציף. אסטרטגיות רב-שכבתיות אלו, בהנחיית ה-RKI ובתמיכת רגולציות לאומיות, יוצרות סביבה בטוחה שבה מטופלים יכולים לעבור טיפולים אורתופדיים עם סיכון מופחת משמעותית לסיבוכים הקשורים לזיהומים.
אסטרטגיות בטיחות המטופל וניהול סיכונים במרפאות אורתופדיה
הבטחת בטיחות המטופל במרפאות אורתופדיה דורשת גישה מקיפה שמתחילה הרבה לפני ההתערבות הכירורגית וממשיכה לאורך כל מסלול הטיפול של המטופל. מתקני האורתופדיה בגרמניה שמים דגש על בדיקות בטיחות טרום-ניתוחיות והערכות מפורטות של המטופל לזיהוי סיכונים פוטנציאליים והתאמת תוכניות הטיפול בהתאם. פרוטוקולים אלו תורמים משמעותית למזעור סיבוכים ולשיפור תוצאות ההחלמה.
בדיקות בטיחות טרום-ניתוחיות ופרוטוקולי הערכת מטופל
לפני כל הליך אורתופדי, המטופלים עוברים הערכה רפואית מקיפה הכוללת סקירת ההיסטוריה הרפואית, תרופות נוכחיות, אלרגיות וכל מחלות נלוות. הערכה זו מסייעת לזהות גורמים שיכולים להגדיל את הסיכון הניתוחי, כגון סוכרת או מחלות לב וכלי דם. מרפאות בגרמניה משתמשות ברשימות בדיקה סטנדרטיות טרום-ניתוחיות כדי להבטיח שלא יוחמצו שלבים קריטיים.

בדיקות מעבדה, הדמיות והערכות תפקודיות מבוצעות באופן שגרתי כדי לספק תמונה קלינית מלאה. במקרים מסוימים, משולבות התייעצויות בין-תחומיות עם רופאי הרדמה, פיזיותרפיסטים ומומחי שליטה בזיהומים כחלק מההערכה. צעדים אלו מחזקים את המחויבות של המרפאה לניהול סיכונים על ידי טיפול יזום בגורמים שעשויים לסכן את בטיחות המטופל.
שימוש ברשימות בדיקה לבטיחות ניתוחית המותאמות להליכים אורתופדיים
רשימות בדיקה לבטיחות ניתוחית הן מרכיב מרכזי בהפחתת טעויות שניתן למנוע במהלך ניתוחים אורתופדיים. מרפאות האורתופדיה בגרמניה משתמשות ברשימות בדיקה המותאמות במיוחד למאפייני הניתוח האורתופדי. רשימות אלו מאשרות את זהות המטופל, אתר הניתוח, מפרטי השתלים וזמינות הציוד הנדרש, וכך מפחיתות את הסיכון לניתוח באתר שגוי או אי התאמה של השתלים.
רשימת הבדיקה לבטיחות ניתוחית של ארגון הבריאות העולמי (WHO) משמשת כבסיס, אך מרפאות רבות משדרגות אותה עם פריטים ייחודיים לאורתופדיה, כגון אימות מספרי אצווה של השתלים ומצב העיקור. תשומת הלב המדוקדקת לפרטים משקפת תרבות שבה הבטיחות מוטמעת בכל שלב בתהליך הניתוחי.
אסטרטגיות למניעת נפילות בקרב מטופלים אורתופדיים במהלך האשפוז
מטופלים אורתופדיים, במיוחד אלו המתאוששים מניתוח, נמצאים בסיכון מוגבר לנפילות עקב כאב, מוגבלות בתנועה ושימוש במכשירים מסייעים. מרפאות בגרמניה מיישמות אסטרטגיות למניעת נפילות הכוללות התאמות סביבתיות, חינוך המטופל וערנות הצוות.

החדרים והמסדרונות מעוצבים כך שימנעו סכנות, עם רצפות נגד החלקה ותאורה מספקת. המטופלים מקבלים הדרכה על תנועה בטוחה ומקבלים תמיכה מצוות הסיעוד המיומן בסיוע בתנועה. בנוסף, כלי הערכת סיכון מסייעים בזיהוי מטופלים בסיכון גבוה לנפילות, ומובילים להתערבויות מותאמות כמו אזעקות מיטה או השגחה מוגברת.
ניהול בטיחות וזיהוי השתלים במרפאות בגרמניה
השימוש בשתלים הוא מרכזי בטיפולים אורתופדיים רבים, מה שהופך את בטיחות וזיהוי השתלים לרכיבים חיוניים בניהול סיכונים. מרפאות אורתופדיה בגרמניה שומרות על מערכות תיעוד מחמירות המתעדות מידע מפורט על כל שתל, כולל פרטי היצרן, מספרי אצווה ותאריכי תפוגה.

יכולת הזיהוי הזו מאפשרת תגובה מהירה במקרה של קריאות חזרה או סיבוכים, ומגנה על המטופלים מפני נזק פוטנציאלי. המרפאות גם מקפידות על פרוטוקולים מחמירים לאחסון, טיפול ועיקור השתלים, כדי להבטיח ששימוש במכשירים בטוחים ומאושרים בלבד יתבצע במהלך הניתוח.
פרוטוקולי תגובה למקרי חירום וניהול סיבוכים
למרות אמצעי הזהירות המוקפדים, עלולות להתרחש מקרי חירום וסיבוכים במהלך הטיפול האורתופדי. מרפאות בגרמניה מתכוננות לתרחישים אלו עם פרוטוקולי תגובה למקרי חירום מוגדרים היטב. אלה כוללים גיוס מהיר של צוותים מיוחדים, גישה ליחידות טיפול נמרץ וזמינות של תרופות וציוד חיוניים.
ניהול סיבוכים מונחה על ידי אלגוריתמים מבוססי ראיות המאפשרים אבחון מהיר והתערבות מיידית, ומפחיתים תוצאות שליליות. תרגולים וסימולציות קבועים מבטיחים שהצוות שומר על מיומנות בפרוטוקולי חירום, תוך שמירה על רמות מוכנות גבוהות.
הכשרת צוות והמשך חינוך על תקני בטיחות המטופל
שמירה על תרבות בטיחות תלויה במידה רבה בחינוך מתמשך של הצוות. מרפאות אורתופדיות בגרמניה משקיעות בתוכניות הכשרה שוטפות שמעדכנות את אנשי הבריאות בתקני הבטיחות העדכניים ביותר, בטכניקות ניהול סיכונים ודרישות רגולטוריות.

סדנאות בין-תחומיות, סמינרים ומודולי למידה מקוונים נפוצים, ומקדמים שיתוף ידע ועבודת צוות. מחויבות זו לחינוך מאפשרת לצוות לזהות סכנות פוטנציאליות מוקדם ולהגיב ביעילות, ומחזקת את מסגרת הבטיחות הכוללת.
בעיקרו של דבר, אסטרטגיות בטיחות המטופל וניהול סיכונים במרפאות אורתופדיות בגרמניה מייצגות מערכת רב-ממדית שמשלבת הערכות קפדניות, פרוטוקולי ניתוח מותאמים, אמצעי בטיחות סביבתיים, מעקב אחר השתלים, מוכנות למקרי חירום ופיתוח מתמשך של הצוות. גישה מקיפה זו מבטיחה שמטופלים אורתופדיים יקבלו טיפול שהוא לא רק יעיל אלא גם בטוח ואמין באופן עקבי.
חידושים טכנולוגיים המשפרים את הבטיחות במתקנים אורתופדיים בגרמניה
מרפאות אורתופדיות בגרמניה מאמצות באופן מתמיד חידושים טכנולוגיים מתקדמים להעלאת רמת הבטיחות של המטופלים ולשיפור תוצאות הטיפול. השילוב של טכנולוגיה מתקדמת לא רק מייעל את זרימות העבודה הקליניות, אלא גם מפחית משמעותית את הסיכון לטעויות וסיבוכים, מה שהופך את הטיפול האורתופדי לבטוח ומדויק יותר.
שילוב רשומות מטופל דיגיטליות ומערכות התראות בטיחות
אבן יסוד בבטיחות האורתופדית המודרנית היא השימוש ברשומות מטופל דיגיטליות. רשומות בריאות אלקטרוניות (EHR) במרפאות בגרמניה מספקות גישה מקיפה ובזמן אמת לנתוני המטופל לכל אנשי הבריאות המעורבים בתהליך הטיפול. זרימת מידע חלקה זו מבטיחה שפרטים קריטיים כמו אלרגיות, ניתוחים קודמים והיסטוריית שתלים זמינים בקלות, ומפחיתה את הסיכוי לטעויות רפואיות.

מערכות התראות בטיחות המשולבות ב-EHR מודיעות אוטומטית לרופאים על סיכונים פוטנציאליים, כולל אינטראקציות בין תרופות, תוצאות בדיקות חסרות או התוויות נגד הקשורות לשתלים או לפרוצדורות אורתופדיות. אמצעי זהירות דיגיטליים אלו פועלים כנקודות ביקורת חיוניות, ומעודדים התערבויות בזמן אמת ומשפרים את דיוק קבלת ההחלטות.
שימוש בכלי הדמיה מתקדמים וכלי ניווט לשיפור הדיוק הניתוחי
ניתוח אורתופדי דורש דיוק יוצא דופן, ומרפאות בגרמניה משתמשות בטכנולוגיות הדמיה מתקדמות כגון MRI ברזולוציה גבוהה, סריקות CT ופלורסקופיה תלת-ממדית להכוונת תכנון טרום ניתוחי וניווט תוך ניתוחי. כלים אלו מספקים ויזואליזציה מפורטת של מבנים אנטומיים מורכבים, ומאפשרים למנתחים להתאים את ההתערבויות במדויק לצרכי כל מטופל.
מערכות ניווט, שלרוב מונחות מחשב, מאפשרות מעקב בזמן אמת אחר כלי הניתוח ביחס לאנטומיה של המטופל. טכנולוגיה זו מפחיתה את הסיכון לנזק לרקמות הסובבות ומבטיחה מיקום אופטימלי של השתל. הדיוק המשופר מתורגם ישירות לפחות סיבוכים ולהחלמה מהירה יותר של המטופל, ומדגיש את התפקיד החיוני של הטכנולוגיה בבטיחות האורתופדית.
יישום ניתוחים אורתופדיים בסיוע רובוטי והשלכותיהם על הבטיחות
ניתוח בסיוע רובוטי מייצג אחד מהחידושים המשמעותיים ביותר בטיפול האורתופדי. מרפאות בגרמניה מאמצות יותר ויותר מערכות רובוטיות לביצוע פרוצדורות כמו החלפת ברך וירך מלאה בדיוק חסר תקדים. רובוטים אלו מסייעים למנתחים על ידי מתן תנועות יציבות ומבוקרות והקלה בהכנת העצם וביישור השתל בצורה מדויקת.
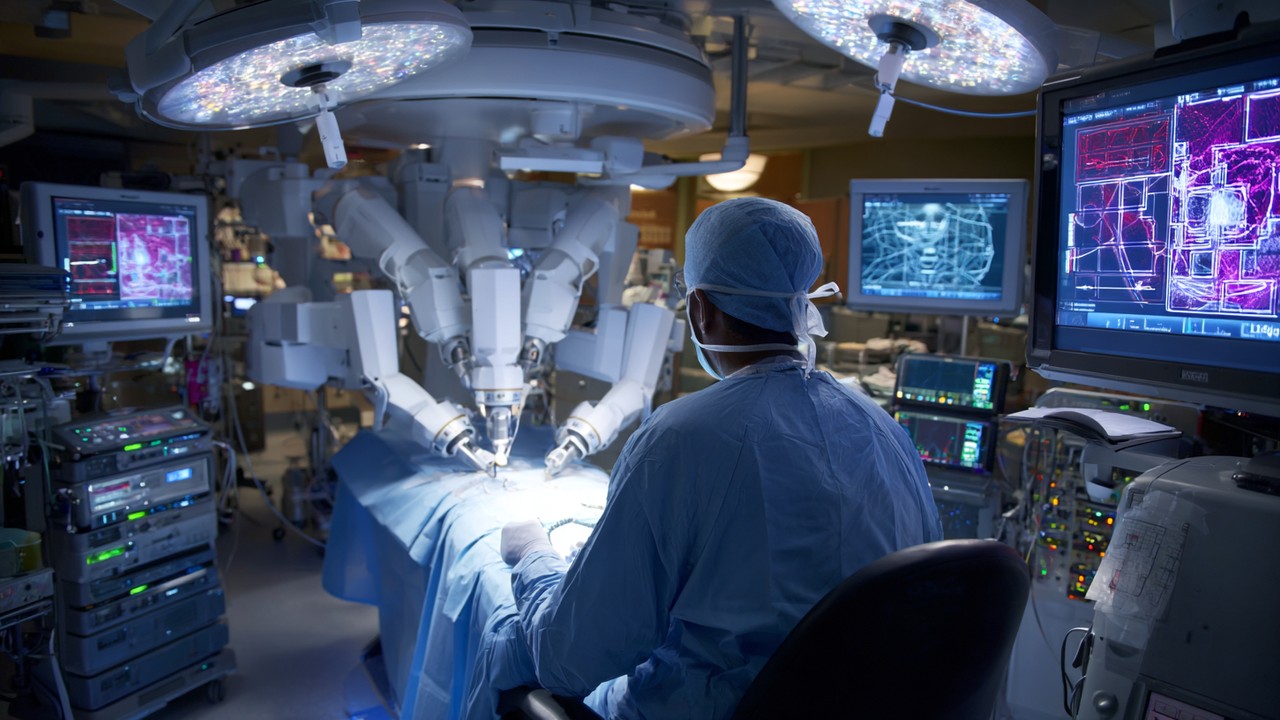
יתרונות הבטיחות של ניתוחים בסיוע רובוטי כוללים הפחתת טעויות תוך-ניתוחיות, מזעור טראומה לרקמות הרכות ושחזור עקבי של תוצאות הניתוח. בנוסף, מערכות רובוטיות מצוידות בפרוטוקולי בטיחות מובנים המונעים תנועות בלתי רצויות ומאפשרים למנתחים לשמור על שליטה מלאה לאורך כל ההליך, תוך הבטחת בטיחות המטופל כערך עליון.
תפקיד הטלרפואה ומעקב מרחוק בטיפול לאחר ניתוח ובבטיחות
הטלרפואה הפכה לחלק בלתי נפרד מהטיפול האורתופדי לאחר ניתוח בגרמניה, ומציעה דרכים חדשות למעקב מרחוק ומעורבות המטופל. באמצעות ייעוצים וירטואליים ופלטפורמות בריאות דיגיטליות, המטופלים יכולים לדווח על תסמינים, להתריע על סיבוכים ולקבל ייעוץ בזמן אמת ללא צורך בביקורים תכופים בבית החולים.
מכשירי מעקב מרחוק עוקבים אחר סימנים חיוניים, התקדמות ריפוי הפצע ורמות התנועה, ומאפשרים לצוות הרפואי לזהות סימני אזהרה מוקדמים לזיהום או לבעיות בשתל. גישה פרואקטיבית זו מפחיתה אשפוזים חוזרים ותומכת בבטיחות מתמשכת של המטופל מעבר למסגרת הקלינית, ומשקפת מודל טיפול ממוקד מטופל המועשר בטכנולוגיה.
שיקולי אבטחת מידע ופרטיות המטופל תחת תקנות GDPR
עם התלות הגוברת במערכות דיגיטליות, אבטחת מידע ופרטיות המטופל הם נושאים קריטיים במרפאות אורתופדיות בגרמניה. עמידה ב-תקנות הגנת המידע הכלליות (GDPR) מבטיחה שהמידע על המטופל מוגן באמצעות נהלי טיפול מחמירים, הצפנה ובקרות גישה.
מרפאות משקיעות בתשתיות IT מאובטחות ובהכשרת צוות למניעת גישה לא מורשית או דליפות מידע. מחויבות זו לפרטיות מגנה על אמון המטופלים ומתיישרת עם הסטנדרטים הגבוהים של גרמניה הן באיכות הטיפול והן באבטחת המידע. הגנה על נתוני מטופלים אורתופדיים רגישים היא חלק חיוני בשמירה על בטיחות ואיכות הטיפול הכוללת.
לסיכום, חידושים טכנולוגיים במתקנים אורתופדיים בגרמניה – מרשומות דיגיטליות והדמיה מתקדמת ועד ניתוחים רובוטיים וטלרפואה – ממלאים תפקיד מהפכני בשיפור בטיחות המטופל. כלים אלו לא רק משפרים את הדיוק הניתוחי והמעקב לאחר הניתוח, אלא גם משלבים אמצעי אבטחת מידע חזקים, וביחד יוצרים סביבת טיפול אורתופדי בטוחה ויעילה יותר.








Leave a Comment